In der Langzeit-Pflege werden die Fehler der Vergangenheit spürbar
Weiterlesen: Wer billig kauft, kauft teuerEs sind jetzt mehr als 15 Jahre vergangen, als mit einem Verfassungsgesetz beschlossen wurde, das Menschen, die bis dahin illegal in Österreich gearbeitet haben, von jeglicher Strafe oder Nachforderung befreit sind. Es war die Geburt der offiziellen Personenbetreuer – die seither als 24 Stunden- Pflege tief ins öffentliche Gedächtnis eingegangen sind.
Natürlich sind das keine Pflegekräfte. Es sind normale Menschen aus irgendwelchen Berufen, die aufgrund der Lohnunterschiede zwischen Österreich und ihrem, i.d.R. osteuropäischen Heimatland, hier viel verdienen. Sogar Universitätsprofessoren haben hier gejobbt – einfach, weil die 100€ pro Tag die hier verdient wurden, daheim eine Kaufkraft von 1.000€ hatten.
Aber, es war von Anfang an klar, dass diese Lohngefälle im Rahmen der europäischen Integration geringer werden. Und Wissende wußten, dass es nur ein Provisorium sein kann, um eine Versorgungslücke zu schließen.
Doch warum hat sich diese Lücke aufgetan?
Das ist die Folge einer jahrzehntelangen und andauernden Weigerung, die Langzeit-Pflege zu reformieren. Was im Grunde nichts anderes hieße, als sie gemeinsam mit dem Gesundheitssystem zu denken, und professionelle Pflege so einzusetzen, dass sie tun kann, was sie kann. Denn, auch wenn das nicht überall verstanden wird, professionelle Langzeit-Pflege, richtig eingesetzt, wirkt tertiärpräventiv. Sie kann die Pflegebedürftigkeit der Patienten senken, und so den Pflegbedarf reduzieren – und das gewaltig.
Informelle Pflege, sei es, durch Angehörige oder 24-Stunden-„Pflege“, kann das nicht. Die pflegt ins Bett und vom Bett ins Heim. Und dazwischen landen die Patienten immer und immer wieder im Spital. 24 Betreuung ist auf den ersten Blick billig, auf den zweiten Blick aber sehr teuer und vor allem schädlich.
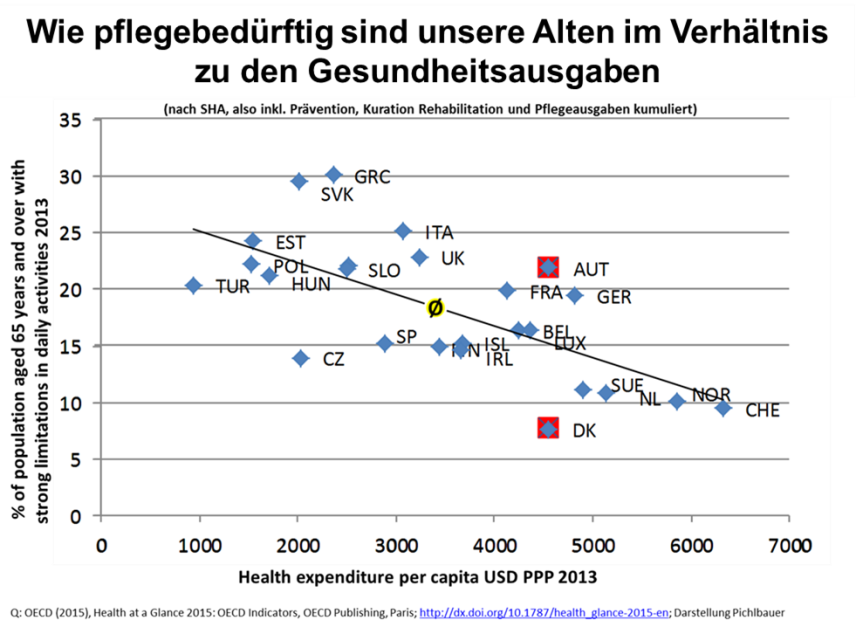
Länder wie Dänemark aber auch die Schweiz setzen auf professionelle Langzeit-Pflege. Und dort wird bei vergleichbarem Personaleinsatz viel mehr erreicht. Der Anteil der Bevölkerung über 65 mit Einschränkungen bei den täglichen Aktivitäten ist praktisch überall gleich, aber bei uns ist die Zahl derer mit schweren Einschränkungen drei Mal höher. Integrierte, professionelle und koordinierte Pflege- und Betreuungsdienste verhindern nicht, dass wir alt werden, aber sie erleichtern das Alt-Sein doch erheblich.
Weil wir das aber auf Grund unserer Kompetenzverteilung im Gesundheits- und Sozialsystem nicht hinkriegen, setzen wir weiter auf „Selbstversorgung“ durch informelle Pflege. Und die sogt für einen immer stärker steigenden Bedarf. Und um die geringer werdenden Lohnunterschiede zu den Herkunftsländern der Personenbetreuer zu kompensieren, werden einfach zusätzliche Mittel ausgeschüttet.
Aber, das wird nicht funktionieren. Die Demographie ist hier sehr klar. Wenn wir den Pflegebedarf nicht durch tertiärpräventive Maßnahmen senken, wird die Langzeitpflege schlicht nicht bedarfsgerecht erbracht werden können. Wir sprechen hier von etwa 10.000 zusätzlichen Personenbetreuern, die wir ins Land holen und zusätzlichen 5.000 Angehörigen, die sich der Pflege widmen müssten – JÄHRLICH.
Der Weg muß ein anderer sein – und der setzt Mut voraus, vor allem auf der Ebene der Bürgermeister. Es ist unrealistisch, dass die durch die Verfassung normierte Kompetenzverteilung jemals geändert wird. Aber dezentral diese Kompetenzgrenzen zu sprengen, Mittel, woher auch immer, freizusetzen und statt Pflegeheime zu errichten, Pflege-Teams rund um Patienten entstehen zu lassen, die patientenorientiert arbeiten können, das könnte helfen – und ja, das niederländische „Buurtzorg“ wäre ein Vorbild.
First published im PERIskop